Зміст
- Етіологія і патогенез різних захворювань пародонту
- Зовнішні фактори місцевого характеру
- Зубні відкладення
- м’які немінералізованние зубні відкладення
- мінералізованих зубні відкладення
- Травматична оклюзія
- несанірованнимі порожнину рота
- Аномалія анатомічної будови
- Шкідливі звички
- Мікрофлора
- Внутрішні чинники, що впливають на прогресування захворювань пародонту
- Гіповітаміноз
На етіологію захворювань пародонту впливають як місцеві фактори, так і ендогенні (внутрішні) причини. Досвідчений стоматолог повинен розбиратися у всіх факторах, що провокують появу та розвиток патологічних процесів пародонту, щоб надавати кваліфіковану допомогу своїм пацієнтам.
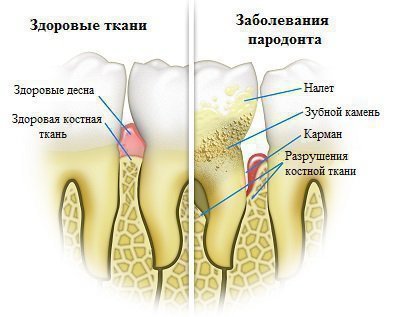
Етіологія і патогенез різних захворювань пародонту
Незважаючи на різні причини поява патологічних станів пародонту, все запальні і дистрофічні процеси в тканинах протікають по одній і тій же схемі.
в залежності від вогнища патологічного процесу в пародонті, тривалості впливу екзогенного і ендогенного фактора, вони розрізняються патофизиологическими і морфологічними ознаками.
Імунна відповідь організму на зовнішні подразники різної етіології визначає тяжкість процесів і множинність дистрофічних і запальних процесів пародонтальних тканин.
Найпоширенішими захворюваннями пародонту визнані запальні процеси. Причиною їх появи служать будь-які негативні фактори, які здатні надавати більш тривалий вплив на пародонт, ніж організм здатний захищатися.
Всі фактори, що викликають запалення, можна умовно розділити на зовнішні і внутрішні.
До найбільш поширених зовнішніх пошкоджень факторами відносяться:
- Механічні пошкодження ясен і слизових поверхонь ротової порожнини.
- Термічні впливу.
- пошкодження порожнини рота та інших слизових оболонок під впливом радіації.
- Хімічні пошкодження слизових.
- Порушення кислотного балансу в ротовій області патогенними мікроорганізмами.
до внутрішньої етіології захворювань пародонту відносять :
- Вплив на організм людини внутрішніми продуктами азотистого обміну. Підвищення продуктів азотистого обміну провокує дисбаланс організму і розвиток, різних супутніх захворювань пародонту патологій.
- Імунна відповідь організму на різні зовнішні подразники ефекторними імунокомпетентними клітинами. Імунокомпетентні ефекторні клітини, складають в сукупності з регуляторними, захисний щит організму, впливають на патогенез патологічних процесів в пародонті.
- Захисні реакції організму на різні вірусні або бактеріологічні впливу, що забезпечуються компліментами — особливими білками в крові.
Прогресування захворювань пародонту має кілька послідовних і нерозривно пов’язаних між собою симптоматикою протікають фаз:
- Структурні зміни тканин і клітин, що викликають порушення в їх життєдіяльності. Такі процеси отримали назву — ініціальних.
- Освіта пускових механізмів і реакція сукупності судин, що забезпечують мікроциркуляцію в тканинах пародонта. Реакція мікроциркуляторного русла відбувається з порушенням в’язкості і іншими структурними змінами крові.
- Порушення проникності судин, що виражаються в потовщенні і пошкодженні стінок судин тканин у вогнищі запалення.
- Розростання клітин з їх повною регенерацією або з утворенням рубця на місці запалення.
Зовнішні фактори місцевого характеру
Серед всіх чинників місцевого характеру, що провокують запалення пародонту, виділяють ті, що ведуть до порушення дисбалансу між бактеріальної середовищем порожнини рота і її тканинами. Подібний дисбаланс викликається або механічної травмаціей тканин в порожнині рота, або порушенням мікрофлори через присутність пародонту — патогенних анаеробних мікроорганізмів. Вчені сходяться на думці, що ключем до розуміння етіології і патогенезу захворювань пародонту служать наступні фактори:
- Стан біоплівки і продуктів обміну в зубній бляшці.
- Стан мікрофлори ротової порожнини, як фактор здатний каталізувати або зменшувати патогенний потенціал бактерій.
- Загальний стан ротової порожнини, від якого залежить імунну відповідь організму пацієнта.
На підставі цих даних можна зробити висновок, що етіологія і патогенез захворювань пародонту нерозривно пов’язані із зубною бляшкою, а також місцевими провокуючими факторами іншого характеру.
Зубні відкладення
Етіологія захворювань пародонту нерозривно пов’язана з зубними відкладеннями різного виду. Зубні відкладення характеризуються як місцеві фактори, що ушкоджують, що містять у собі як механічне, так і хіміко-біологічне руйнівну дію. Подібні хіміко-біологічні патологічні властивості зубного нальоту провокують розвиток запальних і дистрофічних змін тканин зубоудержівающего апарату.
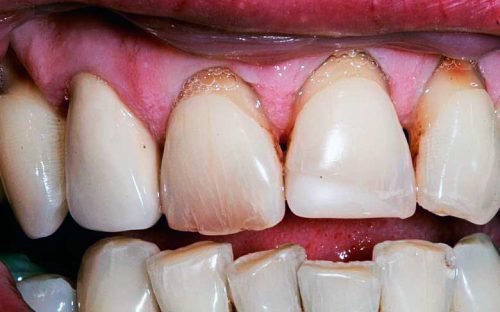
Зубні відкладення діляться на м’які і тверді. М’які зубні відкладення — це немінералізованний зубний наліт, а тверді мінералізовані відкладення — наддесневой і поддесневой камінь.
М’які немінералізованние зубні відкладення
В прогресуванні гінгівіту (запалення ясен, не порушує з’єднання зуба з яснами) важливу роль відіграє зубний наліт. При відсутності лікування, гінгівіт переходить в пародонтит.
Велика увага приділяється і зубній бляшці. Зубна бляшка, так само як і зубний наліт, складається з великої кількості патогенних бактерій. Патогенні мікроорганізми утворюють матрикс зубної бляшки, і поступово в ній починають переважати анаеробні бактерії.
Зубний наліт
Зубний наліт являє собою липку субстанцію, яка покриває коронковую частина зуба. Наліт буває як жовтого. так і сірого кольору, а за своєю консистенцією наліт м’який, прилягає до зуба не так щільно, як бляшка.
Наліт має багатий склад:
- дебрис харчових залишків.
- патогенні мікроорганізми.
- епітелій слизової, який регулярно оновлюється.
- лейкоцити.
- протеолітичні ферменти і мікроелементи.
- вуглеводи і білки.
- солі кальцію і натрію, калій і фосфор.
Зубний наліт найчастіше утворюється в міжзубних проміжках, в місцях найбільшого контакту зубних коронок з продуктами харчування , в щічних поверхнях і близько шийок зубів. На швидкість утворення зубного нальоту впливає декілька чинників, таких як: в’язкість слини, особливо мікрофлори ротової порожнини пацієнта, якість їжі, і ретельність проведення гігієнічних процедур порожнини рота.
Якщо пацієнт схильний до частого вживання в їжу вуглеводів, солодощів і липких продуктів, то швидкість наростання і кількісне збільшення зубного нальоту значно зростає.
зубний наліт легко видаляється з поверхні коронок за допомогою ватного диска, зубної щітки або при пережовуванні твердої їжі.
Бляшка
Зубна бляшка — це особлива форма м’якого зубного відкладення, але на відміну від нальоту, щільно прилипає до поверхні коронок і ортопедичних конструкцій в роті пацієнта.
Якщо на коронках присутня невелика кількість немінералізованних зубних відкладень, то бляшка не виділяється, і побачити неозброєним оком її не можна. Але якщо патологія прогресує, то бляшка набуває сірого або жовтий колір, стає видно.
Найчастіше бляшка покриває поверхню передніх зубів, і близько лужні поверхні корінних зубів. Бляшка розташовується рівномірно як на верхній, так і нижній щелепі.
До складу бляшки входить велика кількість води і епітеліальних клітин в суміші з проліферуючими мікроорганізмами. А до складу матриксу бляшки входять такі компоненти, як: вуглеводи і продукти життєдіяльності патогенних мікроорганізмів. солі кальцію і фосфор.
Накопичення патогенної мікрофлори в матриксі і бляшці відбувається за рахунок вживання в їжу пацієнтом легкозасвоюваних вуглеводів і крохмалю.
Зростання бактерій провокує не тільки розвиток мікроциркуляторного порушення в тканинах пародонта, але і викликає його дистрофічні зміни. Що і робить істотний вплив на розвиток захворювань пародонту.
мінералізованих зубні відкладення
Зубна бляшка при контакті зі слиною людини поступово минерализуется, перетворюючись на зубний камінь. Зубний камінь травмує ясна і викликає гінгівіт, який може розвинутися в серйозні захворювання пародонту. Профілактика появи та своєчасне видалення мінералізованих і немінералізованних зубних відкладень знижує ризик розвитку хвороби пародонта і втрати зубів.
Наддесневой зубний камінь
Наддесневой зубний камінь утворюється під дією органічних компонентів в слині людини. Він може бути різним за структурою і кольором.
Існує залежність між кольором у зубного каменю і швидкістю його відкладання на коронках: чим камінь світліше, тим швидше він наростає на поверхні. Наддесневой зубний камінь темного кольору має більш щільну структуру, відкладається повільніше, його завжди менше.
Швидкість освіти наддесневого каменю залежить від індивідуальних особливостей організму. У деяких людей камінь утворюється дуже швидко, у когось помірно, є люди, у яких зубний камінь не утворюється зовсім. Наддесневой зубний камінь розташовується на коронкової частини зуба, не зачіпаючи пародонтальні кишені.
Зубний камінь є несприятливою для розвитку бактерій середовищем, тому більшість мікробів в ньому не здатні до життя. Але більшість бактерії порожнини рота розташовується саме в ньому.
Поддесневой зубний камінь
Зубний камінь поддесневого розміщення має відмінний від наддесневого колір — темно-коричневий або чорний. За своєю структурою поддесневой камінь більш щільний, має тверду кристалічну решітку. Він щільно прикріплюється до тканин зуба в пародонтальному кишені, для свого харчування використовує десневую рідина, яка утворюється з сироватки крові.
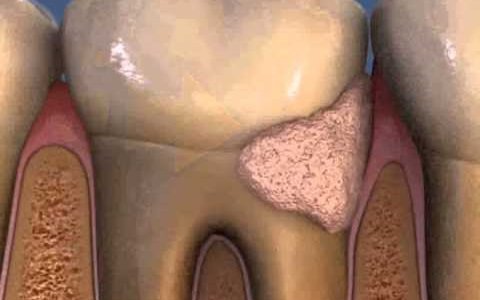
Травматична оклюзія
При здійсненні жувальних рухів, на пародонт і зуби чиниться значний тиск. Пародонт і щелепні кістки в сукупності з суглобами пристосовані до навантаження такого типу, саме навантаження забезпечує нормальну трофіку тканин. Якщо навантаження на щелепно-лицевої апарат відсутній, у пацієнта розвивається атрофія пародонта, що призводить до рухливості і втрати зубів.
Але небезпека таїться і в значному навантаженні на пародонт при жуванні. Щелепної апарат людини влаштований таким чином, що сильне навантаження на пародонт не заподіює йому шкоди при короткочасному прийомі їжі. Якщо ж посилене навантаження триває тривалий період, то це може призвести до травмаціей тканин пародонта і їх атрофічнимизмінами.
Подібні надмірні навантаження на пародонт, що ведуть до його руйнування, в медицині отримали назву травматичної оклюзії. Цим терміном характеризується стан щелепно-лицьового апарату в момент якісного руйнування тканин пародонту.
несанірованнимі порожнину рота
Присутність в порожнині рота пацієнта великої кількості каріозних порожнин та інших вогнищ інфекції, провокує появу множинних факторів для розвитку хвороб пародонту.
Каріозні порожнини і гнійні вогнища інфекції становлять небезпеку для зубоудержівающего апарату, тому що являють собою скупчення патогенних мікроорганізмів.
Пошкоджені карієсом зуби представляють і іншу небезпеку крім бактеріологічної. Пацієнту важко через сильний больового синдрому виробляти жувальні рухи тією стороною, де розташовується хворий зуб, відповідно в порожнині рота відбувається перерозподіл навантаження на здорові зуби. Таке навантаження збільшує тиск на пародонт, що провокує появу травматичної оклюзії.
На тих ділянках зубного ряду де відсутнє навантаження, через неможливість очищення зубного нальоту в процесі прийому їжі, відкладається більше немінеразізованних відкладень. Немінералізованний м’який наліт провокує появу гінгівітів різного ступеня, які без відсутності лікування переходять в більш складні захворювання пародонту.
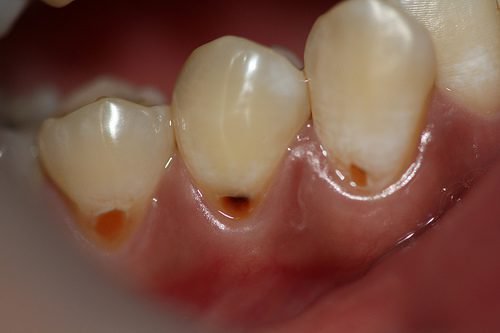
Пришийковий карієс несе більш шкідливу дію на пародонт, ніж карієс , що розташовується на жувальній поверхні зубів.
Аномалія анатомічної будови
на тканини пародонту можуть впливати не тільки патологічні фактори, а й індивідуальні анномальние будови слизової порожнини рота і щелепно-лицьового апарату в цілому.
Високе становище вуздечок мови і губ провокує появу постійної напруги в тканинах з’єднаної з ними ясна. Десневая борозна внормальном стані надійно з’єднує тверді тканини зубів з тканинами пародонту, під дією напруги зв’язок стає нестійкою. На місці порушення цілісності епітелію утворюється щілина, яка переростає в зубодесневой кишеню. Пародонтальні кишені наповнюється бактеріями і їх похідними, утворюється бляшка, а потім і карієс.
Шкідливі звички
Більшість людей, які страждають шкідливими звичками, що виражаються: в жуванні і прикушення мови, жуванні і накусуванні твердих предметів, прикушення м’яких тканин в порожнині рота, страждають від захворювань пародонту частіше за інших.
Постійне накусиваніе твердих предметів призводить до перевантаження окремої ділянки щелепи, що провокує травму тканин і їх відходження від ясен, утворення пародонтальних кишень. Такі пародонтальні кишені поступово наповнюються патогенною мікрофлорою, залишками їжі. Гнильні процеси провокують появу гінгівіту, який викликає розвиток більш серйозних проблем в тканинах щелепного апарату.
накусиваніе м’яких тканин призводить до їх травмі, уражені ділянки стягуються при загоєнні, в тканинах утворюється напруга. Напруга не проходить для порожнини рота безслідно, тканини починають рухатися, утворюючи порожнини між яснами і твердими тканинами зубів. У порожнині припадають бактерії, розмножуючись, вони провокують розвиток карієсу.
Мікрофлора
Порожнина рота людини населена різними мікроорганізмами, які складають її мікрофлору. При певних сприятливих умовах штами мікроорганізмів, находящіесе в порожнині рота, можуть спровокувати різні патологічні стани пародонту. Вчені не один десяток років працюють над вивченням бактерій, що провокують появу захворювань пародонту і імунну відповідь організму на мінливу мікрофлору в порожнині рота людини.
Патогенні мікроорганізми живуть в своїх, строго певних ділянках ротової порожнини. У своїй ділянці для кожних бактерій є свої сприятливі умови. Так, стрептококи прекрасно почувають себе на спинці мови, спірохети живуть в ясенних борознах і пародонтальних кишенях.
Порожнина рота — це сприятливе місце для розмноження патогенних мікроорганізмів. Але завдяки вмісту імунних антитіл в слині, які виробляються в момент проникнення в порожнину рота патогенних мікроорганізмів, антигенну вторгнення швидко купірується.
Патогенні мікроорганізми можуть проникнути безпосередньо в тканини пародонту тільки при певних умовах. Виразково-некротичний гінгівіт — одне з таких сприятливих умов. При некротичних змінах тканин порушується цілісність ясна, що відкриває вхідні пороги для інфекції. Впровадження патогенних мікроорганізмів в тканини ясен є істотним чинником патогенезу захворювань пародонту.
Внутрішні чинники, що впливають на прогресування захворювань пародонту
Захворювання пародонту не проходять для всього організму безслідно, тому прогресування пародонтиту супроводжується збільшенням відповідної реакції організму на генералізований запалення. У міру розвитку патологічного процесу в тканинах пародонта, прогресують і відповідні реакції організму, вони стають різноспрямованими. Подальші дії імунної системи залежать від індивідуальних особливостей організму людини. При початковій стадії генералізованого пародонтиту загальні відповідні реакції організму яскраво виражені, а локальні фактори захисту порожнини рота знижуються.
Захворювання запального характеру в пародонті призводять до переродження власних тканин в патологічні, що істотно відбивається на характері перебігу захворювання і на всьому організмі в цілому.
Гіповітаміноз
Вітаміни відіграють важливу роль для всього організму. Їх вплив на обмінні процеси в організмі важко переоцінити. Тому порушення обміну вітамінів в організмі і їх нестача провокує появу негативних порушень і в тканинах пародонта. Застосування вітамінних комплексів може допомогти у вирішенні деяких стоматологічних недуг, в залежності від їх етіології.
